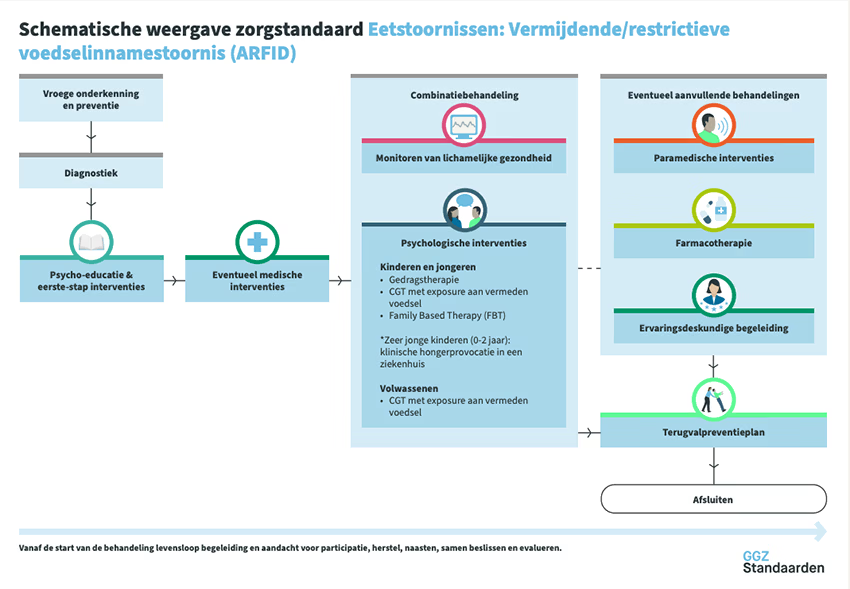
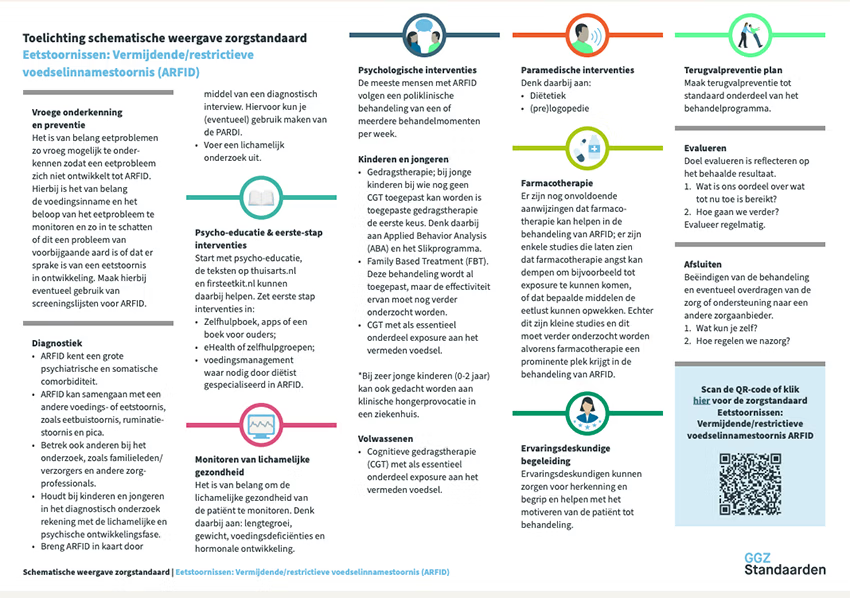
De behandeling van Avoidant/Restrictive Food Intake Disorder (ARFID) richt zich altijd op het herstellen van een gezond en veilig voedingspatroon en op verminderen van angst, vermijding en spanning rondom eten. Omdat ARFID verschillende oorzaken en profielen kent, bestaat de behandeling vrijwel altijd uit een combinatie van psychologische interventies, medische begeleiding en paramedische zorg. Behandeling is alleen effectief is wanneer deze is ingebed in een helder behandelplan, waarin doelen, verantwoordelijkheden en samenwerking tussen betrokken professionals goed zijn afgestemd.
Uitgangspunten van behandeling
ARFID is geen keuze en geen “kieskeurigheid”, maar een stoornis waarbij eten gepaard gaat met angst, zintuiglijke overgevoeligheid of een sterk verminderde eetlust. Veel patiënten ervaren daarnaast schuldgevoel, schaamte of frustratie over het eetpatroon. Een steunende en niet-oordelende houding van de behandelaar is daarom een belangrijk onderdeel van het behandelproces. Door uitleg te geven over hoe ARFID ontstaat en in stand blijft, ontstaat ruimte voor begrip, minder zelfverwijt en meer motivatie voor behandeling. Kinderen en jongeren zien vaak zelf weinig noodzaak om hun eetgedrag uit te breiden. Ouders worden daarom vanaf het begin intensief betrokken. Naarmate jongeren ouder worden, kan de motivatie toenemen omdat zij merken dat hun eetprobleem sociale contacten, school of dagelijks leven belemmert. Bij volwassenen spelen vooral autonomie en het herstellen van variatie en gezondheid een centrale rol.
Psychologische behandeling
Cognitieve gedragstherapie (CGT) vormt op dit moment de best onderzochte en meest toegepaste behandeling. De kern van CGT voor ARFID is het geleidelijk uitbreiden van het voedingsaanbod door systematische blootstelling aan vermeden voedingsmiddelen ("exposure"), gecombineerd met het verminderen van angstgedachten, negatieve verwachtingen of zintuiglijke overgevoeligheid. Voor kinderen is Family-Based Treatment een waardevolle optie. Hierbij krijgen ouders de regie over de maaltijden en helpen zij actief bij het normaliseren van voeding en het verminderen van angst en vermijding.
Somatische en paramedische ondersteuning
Omdat ARFID kan leiden tot voedings-, groei-en gewichtstekorten, zijn controle door een arts en begeleiding door een diëtist essentiele onderdelen van de behandeling. Indien nodig worden vitaminen, mineralen of aanvullende drinkvoeding voorgeschreven. Sondevoeding kan tijdelijk noodzakelijk zijn om tekorten te herstellen of medische stabiliteit te waarborgen.
Vaktherapie en ervaringsdeskundigheid
Hoewel wetenschappelijk bewijs nog beperkt is, wordt in de praktijk regelmatig gebruikgemaakt van vaktherapie. Hierbij wordt gewerkt met lichaamsbewustzijn, spanningregulatie en het herkennen van lichamelijke signalen die samenhangen met honger, stress of angst. Deze therapieën worden altijd afgestemd op het bestaande behandelplan. Ervaringsdeskundigen kunnen een belangrijke rol spelen bij motivatie, herkenning en het normaliseren van gevoelens van schaamte of isolement. Wanneer zij onderdeel zijn van een behandelteam is het essentieel dat hun werk onderbouwd is en zorgvuldig wordt begeleid.
Terugvalpreventie
Aan het einde van de behandeling wordt een terugvalpreventieplan opgesteld. Dit bevat persoonlijke risicosignalen, strategieën om vroegtijdig in te grijpen en afspraken over wie betrokken wordt wanneer klachten terugkeren. Omdat ARFID vaak een langdurig patroon is dat zich al in de kindertijd ontwikkelt, is het belangrijk dat deze afspraken concreet, realistisch en goed overdraagbaar zijn.
Literatuur
- American Psychiatric Association. (2022). Diagnostic and statistical manual of mental disorders (5th ed., text rev.; DSM-5-TR). American Psychiatric Publishing.
- Bryant-Waugh R, Micali N, Cooke L, Lawson EA, Eddy KT & Thomas JJ. (2019). Development and validation of the Pica, ARFID, and Rumination Disorder Interview (PARDI). International Journal of Eating Disorders, 52(4), 378–387.
- Koomar J, Thomas JJ & Eddy KT. (2022). Avoidant/Restrictive Food Intake Disorder: Presentation, assessment, and treatment. The Lancet Child & Adolescent Health, 6(6), 408–420.
- Nicely TA, Lane-Lone, S, Masciulli E, Hollenbeak CS & Ornstein RM. (2014). Prevalence and characteristics of ARFID in a pediatric eating disorder program. Journal of Eating Disorders, 2(1), 21.
- Zorgstandaard Eetstoornissen: ARFID (2025).
