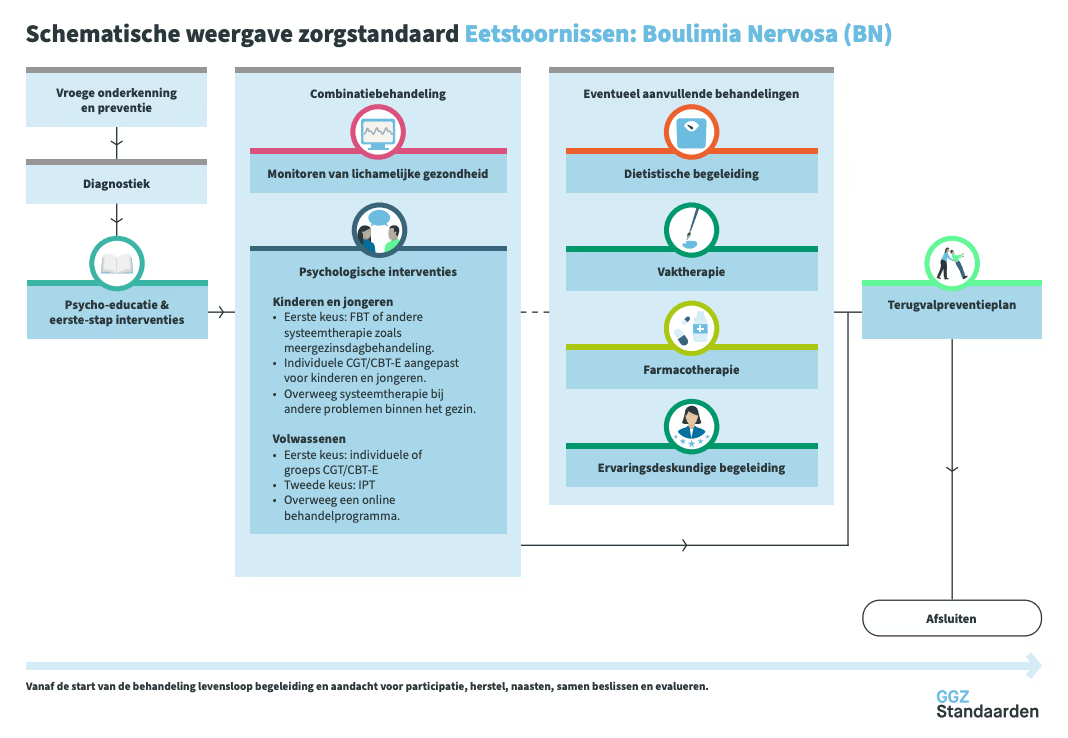
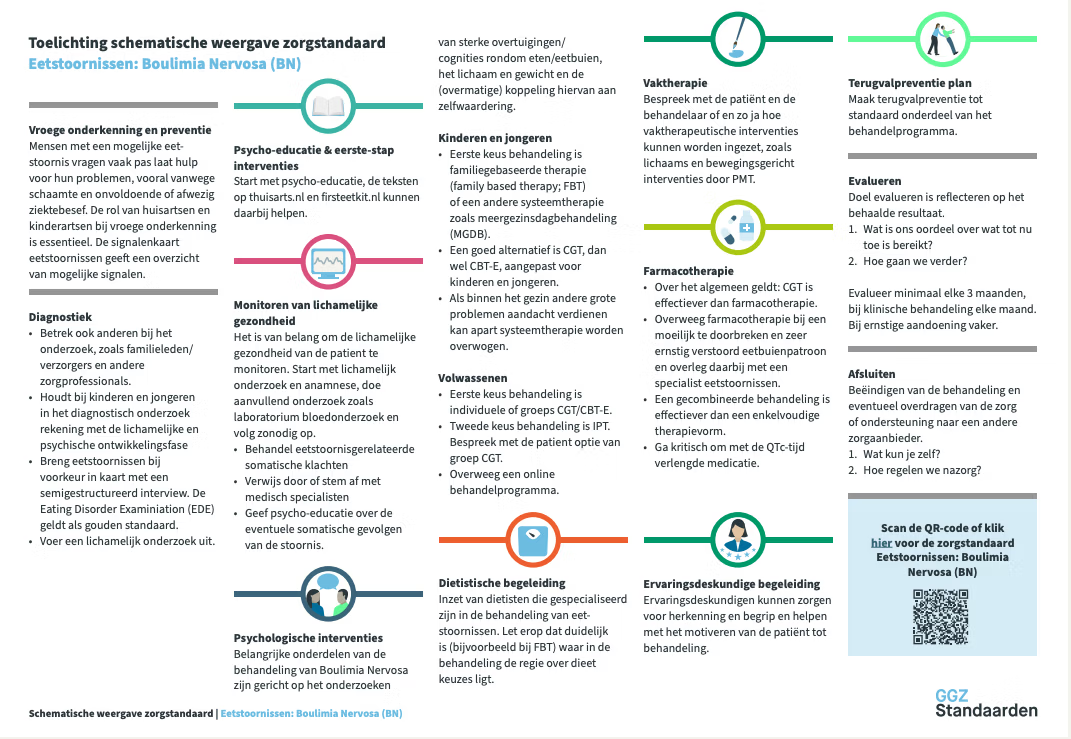
De behandeling van boulimia nervosa bij volwassenen bestaat in de kern uit een psychologische behandeling, samen met aandacht voor medische veiligheid, voedingsherstel en gedragsverandering. De zorgstandaard Eetstoornissen: Boulimia Nervosa (2025) beschrijft een duidelijk behandelpad waarin ambulante begeleiding doorgaans de eerste keuze is, tenzij er sprake is van medische urgentie of een instabiele thuissituatie. Aanvullende behandelonderdelen zoals diëtistische begeleiding, psychomotorische therapie, andere vormen van vaktherapie of farmacotherapie kunnen worden toegevoegd afhankelijk van de ernst van de eetbuien, compensatiegedrag en eventuele comorbide problematiek. Ook ervaringsdeskundige begeleiding kan motiverend werken in het herstelproces.
Vroege onderkenning en preventie
Boulimia nervosa wordt vaak laat herkend, omdat het gewicht meestal normaal blijft en patiënten de eetbuien en het braken lang weten te verbergen. Schaamte, schuldgevoel en angst voor beoordeling dragen bij aan uitstel van hulp. Tijdige herkenning in de eerste lijn is belangrijk om medische verslechtering en het versterken van eetbuien- en compensatiecycli te voorkomen. Wanneer er wachttijd ontstaat tussen intake en start van behandeling, adviseert de zorgstandaard om actief te bespreken welke ondersteuning nodig is om de tussenperiode te overbruggen, bijvoorbeeld via herstelinitiatieven, inloophuizen of FirstEetKit.
Psycho-educatie en eerste-stap interventies
Een vroege fase van de behandeling bestaat uit psycho-educatie over de aard van boulimia nervosa, het mechanisme van eetbuien en braken, de impact van compensatiegedrag en het belang van regelmaat in eten. Patiënt en naasten krijgen inzicht in hoe ontregeling van honger- en verzadigingssignalen ontstaat en hoe de cyclus in stand blijft. Psycho-educatie ondersteunt het opbouwen van motivatie en helpt bij het formuleren van realistische doelen.
Hervoeding en eetgedrag
Bij boulimia nervosa staat normalisatie van eetpatroon en eetgedrag centraal. De behandeling is gericht op het herstellen van regelmaat, het verminderen van restrictief eten en het doorbreken van eetbui-compensatiecycli. De diëtist met specialisatie in eetstoornissen helpt patiënten een stabiel en adequaat eetpatroon op te bouwen en om op een realistische manier met voeding en gewicht om te gaan. De nadruk ligt op herstel van interne lichamelijke signalen, het verminderen van vermijding en het opbouwen van voedingsvariatie.
Medische monitoring
Medische monitoring blijft essentieel, ondanks het feit dat het gewicht bij boulimia nervosa vaak binnen het normale bereik ligt. Braken, laxeren en andere compensatievormen kunnen leiden tot ernstige elektrolytstoornissen, uitdroging, hartritmestoornissen en schade aan de nieren, het maagdarmstelsel en het gebit. Regelmatige bloedwaarden, beoordeling van vochtbalans en een ECG zijn aangewezen bij twijfel over lichamelijke stabiliteit. Bij excessief braken kan de somatische risico’s toenemen en kan intensivering van zorg noodzakelijk zijn.
Psychologische behandeling
De psychologische behandeling vormt de kern van het herstel. De zorgstandaard adviseert voor volwassenen als eerste keuze een behandeling volgens een duidelijk beschreven behandelprotocol, zoals cognitieve gedragstherapie (CGT), specifiek de variant CBT-E, die zich richt op het doorbreken van eetbuien, compensatiegedrag en verstoorde overtuigingen over eten en gewicht. CBT-T, een verkorte variant van tien sessies, is veelbelovend maar heeft nog een beperktere evidencebase, waardoor CBT-E vooralsnog de voorkeur heeft. Een tweede keus behandeling is interpersoonlijke psychotherapie (IPT), waarin de relatie tussen interpersoonlijke spanningen en eetbuien centraal staat. De keuze voor individuele of groeps-CGT wordt afgestemd op voorkeuren van de patiënt; groepsbehandeling kan effectief zijn en bevordert herkenning en steun.
Diëtistische begeleiding en vaktherapie
De diëtist begeleidt het normaliseren van het eetpatroon, het aanleren van regelmaat en het werken aan een evenwichtige voedingstoestand. Vaktherapie kan aanvullend worden ingezet, met name psychomotorische therapie, wanneer lichaamsbeleving, emotieregulatie of sterke bewegingsdrang het herstel belemmeren. Binnen vaktherapie wordt gewerkt aan het herkennen van lichamelijke signalen, het reguleren van spanning en het herstellen van het contact met het lichaam.
Ervaringsdeskundige begeleiding
Indien gewenst kan een beroep worden gedaan op ervaringsdeskundigen of ervaringsdeskundige ouders. Zij kunnen herkenning bieden, helpen bij het vergroten van motivatie en bijdragen aan hoop en perspectief op herstel. Waar ervaringsdeskundigheid onderdeel uitmaakt van het behandelteam, is het belangrijk dat kwaliteit en begeleiding gewaarborgd zijn. Veel patiënten vinden ook steun in herstelinitiatieven buiten de reguliere behandeling.
Farmacotherapie
Farmacotherapie kan worden overwogen wanneer eetbuien ondanks psychologische behandeling moeilijk te doorbreken zijn. SSRI's, vooral fluoxetine in een hoge dosering van 60 mg per dag, hebben de sterkste onderbouwing bij volwassenen voor het verminderen van eetbuifrequentie. Voor behandeling van hardnekkige eetbuien is er bewijs voor topiramaat, al vraagt dit middel vanwege mogelijke bijwerkingen zorgvuldige afweging. Bij kinderen en jongeren is de effectiviteit van farmacotherapie beperkt en wordt het niet als standaardbehandeling aanbevolen.
Evaluatie, afronding en terugvalpreventie
Tijdens de behandeling wordt regelmatig geëvalueerd of doelen worden behaald en of aanpassingen nodig zijn. Afronding vraagt om een zorgvuldige overdracht en aandacht voor nazorg. Een terugvalpreventieplan vormt een structureel onderdeel van het behandelproces. Hierin worden persoonlijke risicosignalen, beschermende factoren en praktische stappen beschreven, zodat patiënt en naasten weten hoe te handelen bij terugkerende eetdrang of stressvolle situaties.
Literatuur
- American Psychiatric Association. (2022). Diagnostic and statistical manual of mental disorders (5th ed., text rev.; DSM-5-TR). American Psychiatric Publishing
- Fairburn CG. (2008). Cognitive behavior therapy and eating disorders. Guilford Press.
- Fairburn CG, Cooper Z & Shafran R. (2003). Cognitive behaviour therapy for eating disorders: A “transdiagnostic” theory and treatment. Behaviour Research and Therapy, 41(5), 509–528. https://doi.org/10.1016/S0005-7967(02)00088-8
- Hay P, Chinn D, Forbes D, Madden S, Newton R, Sugenor L, Touyz S & Ward W. (2014). Royal Australian and New Zealand College of Psychiatrists clinical practice guidelines for the treatment of eating disorders. Australian & New Zealand Journal of Psychiatry, 48(11), 977–1008. https://doi.org/10.1177/000486741455581
- Hilbert A, Hoek HW & Schmidt R. (2017). Evidence-based guidelines for the treatment of eating disorders: International comparison. Current Opinion in Psychiatry, 30(6), 423–437. https://doi.org/10.1097/YCO.0000000000000360
- National Institute for Health and Care Excellence. (2017). Eating disorders: Recognition and treatment (NICE Guideline NG69). NICE Publishing.
- Treasure J, Claudino AM & Zucker N. (2010). Eating disorders. The Lancet, 375(9714), 583–593. https://doi.org/10.1016/S0140-6736(09)61748-
- Waller G & Raykos B. (2019). Cognitive-behavioral therapy for bulimia nervosa and binge-eating disorder. Oxford University Press,
- Yager J, Devlin MJ, Halmi KA, Herzog DB, Mitchell JE, Powers P & Zerbe K. (2014). Treatment of patients with eating disorders (3rd ed.). American Psychiatric Association Practice Guidelines
- Zorgstandaard Eetstoornissen: Boulima Nervosa (2025).
