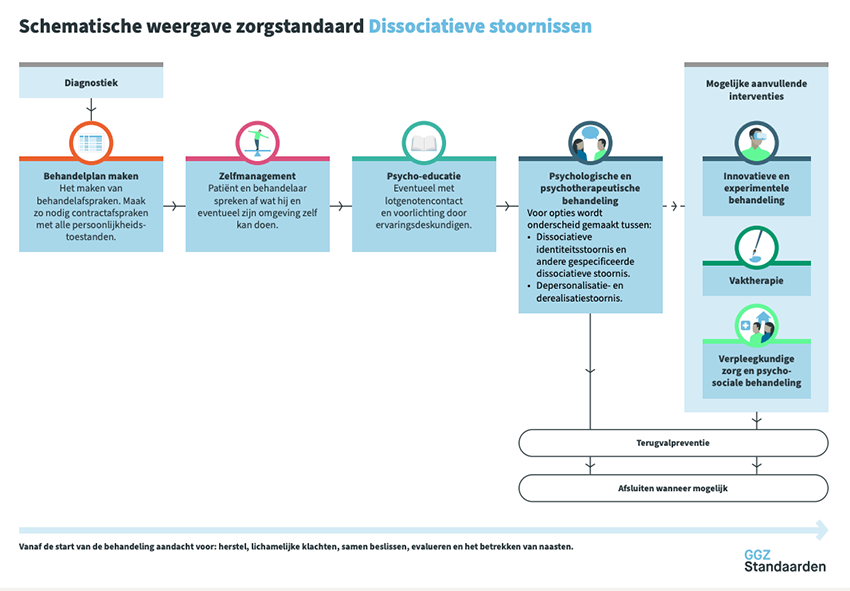

De behandeling van dissociatieve stoornissen is doorgaans psychotherapeutisch en vraagt een zorgvuldig afgestemde, vaak langdurige aanpak. Volgens de zorgstandaard wordt meestal gewerkt met een fasegericht behandelmodel, waarin stabilisatie, traumaverwerking en integratie elkaar opvolgen en deels overlappen.
In de eerste fase ligt de nadruk op veiligheid, stabilisatie en het versterken van vaardigheden. Dit betekent dat de behandeling zich richt op het verminderen van ontregeling, het vergroten van emotieregulatie, het verbeteren van het dagelijks functioneren en het opbouwen van een betrouwbare therapeutische relatie. Psycho-educatie speelt hierin een belangrijke rol, evenals het leren herkennen van dissociatieve signalen en het ontwikkelen van copingstrategieën. Zonder voldoende stabiliteit kan intensieve traumaverwerking leiden tot toename van klachten.
Wanneer er voldoende stabiliteit is bereikt, kan in een volgende fase traumaverwerking worden overwogen. Dit gebeurt zorgvuldig en gefaseerd, waarbij rekening wordt gehouden met de draagkracht van de patiënt. Traumagerichte behandelingen zoals EMDR of exposure-gebaseerde cognitieve gedragstherapie kunnen worden ingezet, maar timing en dosering zijn cruciaal. Bij complexe dissociatieve problematiek is het vaak nodig om voortdurend te schakelen tussen stabilisatie en verwerking.
De derde fase richt zich op integratie en herstel. Hierbij gaat het om het bevorderen van samenhang in het zelfgevoel, het verminderen van dissociatieve scheidingen tussen verschillende ervaringen of zelftoestanden en het versterken van identiteit en autonomie. Ook wordt gewerkt aan participatie, relaties en zingeving.
Binnen dit fasegerichte model kunnen verschillende psychotherapeutische benaderingen worden toegepast. Traumagerichte cognitieve gedragstherapie en EMDR richten zich op verwerking van traumatische herinneringen, terwijl behandelvormen zoals schematherapie, mentalization-based treatment en transference-focused psychotherapy zich meer richten op persoonlijkheidsfunctioneren, emotieregulatie en interpersoonlijke patronen. In de praktijk wordt vaak een integratieve benadering gebruikt, afgestemd op de individuele problematiek.
Aanvullend kunnen vaktherapieën, zoals beeldende therapie, psychomotorische therapie of dramatherapie, een belangrijke rol spelen. Deze interventies helpen bij het vergroten van lichaamsbewustzijn, het herkennen en reguleren van emoties en het op een niet-verbale manier verwerken van ervaringen. Ook psychosociale interventies, gericht op dagstructuur, sociale steun en functioneren, zijn vaak essentieel.
Voor medicamenteuze behandeling bestaat geen specifieke evidence voor het verminderen van dissociatieve symptomen zelf. Medicatie kan wel worden ingezet bij comorbide klachten, zoals depressie, angststoornissen of slaapproblemen. Hierbij is terughoudendheid en zorgvuldige monitoring van belang, mede gezien de kwetsbaarheid voor bijwerkingen en interacties.
Een belangrijk uitgangspunt in de behandeling is gezamenlijke besluitvorming. Hierbij nemen patiënt en behandelaar samen beslissingen over het behandeltraject, waarbij rekening wordt gehouden met de voorkeuren, doelen en het tempo van de patiënt. Transparantie, voorspelbaarheid en een consistente behandelrelatie zijn hierbij essentieel, mede gezien de vaak aanwezige problematiek in vertrouwen en hechting.
De zorgstandaard benadrukt daarnaast dat behandeling idealiter plaatsvindt binnen de gespecialiseerde of hoogspecialistische GGZ, vanwege de complexiteit van de problematiek en de benodigde expertise. Tegelijkertijd is er in de praktijk vaak sprake van beperkte beschikbaarheid van gespecialiseerde zorg, wat kan leiden tot vertraging in diagnostiek en behandeling.
Literatuur
- Akwa GGZ. (2020). Zorgstandaard Dissociatieve stoornissen. GGZ Standaarden.
- Brand BL, Loewenstein RJ & Spiegel D. (2014). Dispelling myths about dissociative identity disorder treatment: An empirically based approach. Psychiatry, 77(2), 169–189.
- Dalenberg CJ, Brand BL, Gleaves DH et al. (2012). Evaluation of the evidence for the trauma and fantasy models of dissociation. Psychological Bulletin, 138(3), 550–588.
- International Society for the Study of Trauma and Dissociation (ISSTD). (2011). Guidelines for treating dissociative identity disorder in adults, third revision. Journal of Trauma & Dissociation, 12(2), 115–187.
- van der Hart O, Nijenhuis ERS & Steele K. (2006). The haunted self: Structural dissociation and the treatment of chronic traumatization. New York: Norton.
- Schematische weergave zorgstandaard Dissociatieve stoornissen
- Zorgstandaard dissociatieve stoornissen
