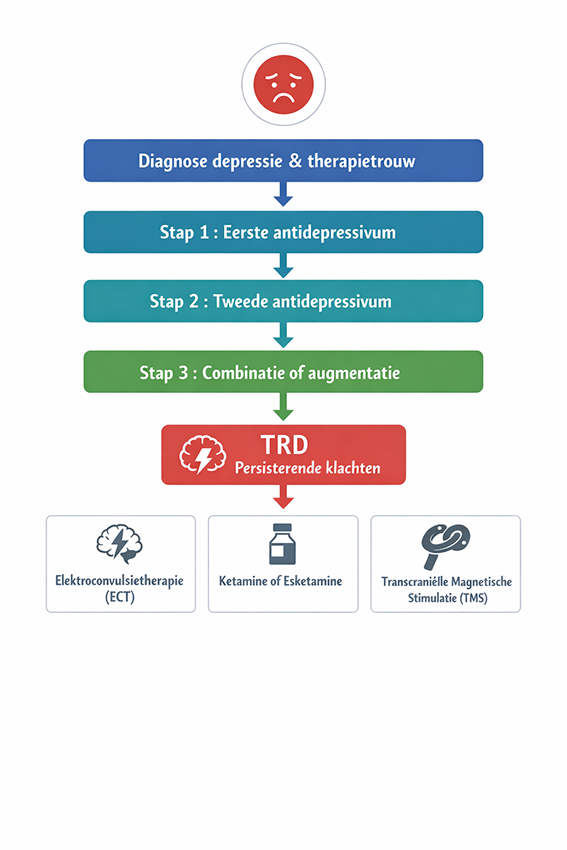
De term therapieresistente depressie (TRD) wordt gebruikt voor een depressieve stoornis die onvoldoende verbetert ondanks behandeling volgens de richtlijnen. In de praktijk wordt meestal gesproken van therapieresistentie wanneer er onvoldoende respons is op ten minste twee opeenvolgende antidepressieve behandelingen, gegeven in adequate dosering en gedurende voldoende tijd.
Naast de gangbare werkdefinitie bestaan er ook andere manieren om therapieresistentie te beschrijven. In onderzoek en gespecialiseerde centra worden soms classificaties gebruikt die rekening houden met het aantal eerdere behandelingen en de aard van de interventies, zoals psychotherapie, augmentatie of elektroconvulsietherapie. Voorbeelden hiervan zijn de indelingen van Thase en Rush en de Maudsley Staging Method. Deze systemen maken een gradatie in ernst van therapieresistentie mogelijk, maar worden in de dagelijkse klinische praktijk minder vaak toegepast. De exacte afbakening van therapieresistente depressie blijft daarmee onderwerp van discussie.
Voorkomen en klinisch beeld
Onvoldoende respons op behandeling komt vaak voor. Naar schatting bereikt ongeveer een derde tot de helft van de patiënten met een depressieve stoornis geen volledige remissie na een eerste behandeling met antidepressiva. Dit betekent echter niet dat er direct sprake is van therapieresistente depressie. Van therapieresistentie wordt meestal pas gesproken wanneer er onvoldoende verbetering is opgetreden na ten minste twee opeenvolgende behandelingen in adequate dosering en gedurende voldoende tijd. De grote STAR*D-studie liet zien dat een aanzienlijk deel van de patiënten pas na meerdere behandelstappen in remissie komt, maar ook dat de kans op herstel bij elke volgende stap kleiner wordt. Tegelijk neemt bij persisterende klachten het risico op een chronisch beloop en op terugval toe. Hoe vaak therapieresistente depressie precies voorkomt, hangt sterk af van de gehanteerde definitie, de behandelsetting en de mate waarin factoren zoals therapietrouw, juiste diagnostiek en comorbiditeit zijn meegewogen.
Herbeoordeling diagnose
Bij uitblijven van effect is een herbeoordeling essentieel. Het is belangrijk om na te gaan of sprake is van een unipolaire depressie, of dat er aanwijzingen zijn voor een bipolaire stoornis. Ook moet worden gekeken naar persoonlijkheidsproblematiek, traumagerelateerde klachten, rouw, of somatische oorzaken. Daarnaast spelen factoren zoals therapietrouw, dosering, behandelduur en psychosociale omstandigheden een belangrijke rol. Wat als therapieresistent wordt gezien, blijkt in de praktijk regelmatig samen te hangen met een onvolledig behandelde of anders geduide problematiek.
Medicatie
Wanneer een antidepressivum onvoldoende effect heeft, kan worden gekozen voor een andere behandelstrategie. Dit kan bestaan uit het wisselen van antidepressivum, of uit het toevoegen van andere medicatie. Toevoeging van lithium is een van de best onderzochte augmentatiestrategieën en kan bij een deel van de patiënten effectief zijn. Ook toevoeging van een atypisch antipsychoticum, zoals aripiprazol of quetiapine, kan leiden tot verbetering, hoewel het effect gemiddeld bescheiden is en gepaard kan gaan met bijwerkingen. Andere strategieën, zoals combinatie van antidepressiva of toevoeging van schildklierhormoon, worden soms toegepast, maar de evidentie hiervoor is wisselend en de klinische toepasbaarheid beperkt. Bij een deel van de patiënten met een therapieresistente depressie kan ook behandeling met ketamine of esketamine worden overwogen. Deze middelen werken via het glutamaatsysteem en verschillen daarmee van klassieke antidepressiva. Esketamine wordt als neusspray toegepast, ketamine meestal intraveneus, beide onder specialistische begeleiding. Het effect kan snel optreden, maar is vaak tijdelijk, waardoor herhaalde toediening of aanvullende behandeling nodig kan zijn.
Psychotherapie
Bij therapieresistente depressie blijft psychotherapie een belangrijke rol spelen. Combinatie van medicatie en psychotherapie is vaak effectiever dan één van beide behandelingen alleen. Met name cognitieve gedragstherapie en andere gestructureerde behandelvormen kunnen bijdragen aan herstel en het voorkomen van terugval, ook wanneer eerdere behandelingen onvoldoende effect hadden.
Neurostimulatie
Bij onvoldoende effect van medicatie en psychotherapie kunnen neurostimulatiebehandelingen worden overwogen. Elektroconvulsietherapie (ECT) is een van de meest effectieve behandelingen bij ernstige therapieresistente depressie, vooral wanneer sprake is van psychotische kenmerken of suïcidaliteit. Daarnaast worden technieken zoals repetitieve transcraniële magnetische stimulatie (rTMS) steeds vaker toegepast. Andere vormen, zoals vagusstimulatie of diepe hersenstimulatie, worden vooral in gespecialiseerde centra gebruikt.
Literatuur
- American Psychiatric Association. (2022). Diagnostic and statistical manual of mental disorders (5th ed., text rev.; DSM-5-TR). American Psychiatric Publishing.
- Berlim MT & Turecki G. (2007). Definition, assessment, and staging of treatment-resistant refractory major depression. Psychiatric Clinics of North America.
- Fekadu A, Wooderson SC, Donaldson C, Markopoulou K & Cleare AJ. (2009). A multidimensional tool to quantify treatment resistance in depression: The Maudsley staging method. Journal of Clinical Psychiatry, 70(2), 177–184.
- McIntyre RS et al. (2021). Synthesizing the evidence for ketamine and esketamine in treatment-resistant depression. American Journal of Psychiatry, 178(5), 383–399.
- Multidisciplinaire richtlijn depressie.
- National Institute for Health and Care Excellence (NICE). (2022). Depression in adults: treatment and management (NG222). NICE.
- Rush, A. J. (2007). STAR*D: What have we learned? American Journal of Psychiatry, 164(2), 201–204.
- Rush AJ et al. (2006). Acute and longer-term outcomes in depressed outpatients requiring one or several treatment steps: A STAR*D report. American Journal of Psychiatry, 163(11), 1905–1917.
- Souery D et al. (2006). Treatment-resistant depression: methodological overview and operational criteria. European Neuropsychopharmacology, 16(5), 343–354.
